胰腺炎会不会导致糖尿病?
胰腺炎的发病,常常来得迅猛,持续的肚子痛根本没有人忍受得了。常见引起胰腺炎的诱因主要有:胆囊结石并胆囊炎、胆总管结石并感染、胰胆管梗阻、大量饮酒、暴饮暴食、手术及创伤、高钙血症等。
★胰腺炎的治疗非常麻烦,轻者都要禁食一周,重者就算花费几十万救治,最后也只能人财两空。所以,这里呼吁大家:生命宝贵,不要等到病重了才懂得珍惜!没病体检,有病早治!
答:胰腺内有胰岛A细胞和B细胞,专门调控身体的血糖。胰腺发炎了,会有部分细胞遭到破坏,所以发病期间会引起血糖升高,但多为短暂性,待胰腺炎治好了,高血糖自然会好转。有部分重症胰腺炎患者,治疗好转后,仍会遗留下糖尿病这个隐患。所以说,一般情况下是不会得糖尿病的。
关于胰腺炎的预防。这里主要强调,我们胰腺炎的住院病人,很少是原发性的胰腺炎,绝大部分是其他疾病诱发的,比如胆道疾病引起的胆源性胰腺炎,还有酗酒、暴饮暴食引起的坏死性胰腺炎。所以这里建议大家,积极治疗胆道疾病、戒酒及避免暴饮暴食!
★若觉得本回答有帮助,请点赞支持一下!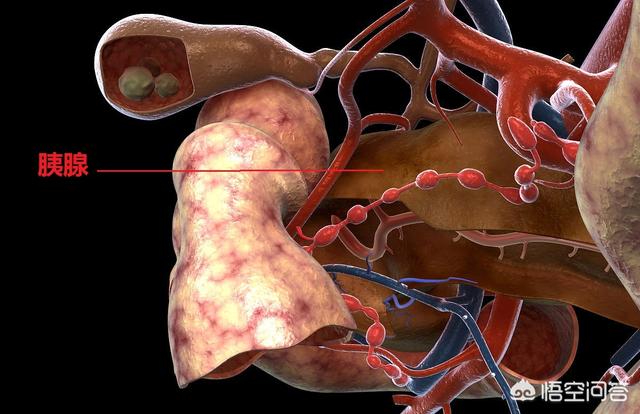
胰腺炎会不会导致糖尿病?
各位幸会我是D医生,我来讲一下这个问题。
大家都知道糖尿病就是胰岛素的相对或是绝对不足导致的血糖升高,而分泌胰岛素的胰岛β细胞就长在胰腺里,所以很多得过胰腺炎的朋友很在意自己会不会得糖尿病,那D医生就告诉各位,这是不一定的。
首先胰腺炎分很多种:急性胰腺炎和慢性胰腺炎,它们又分很多小分型。很多急性胰腺炎的患者都有过一过性的血糖异常升高,这是因为胰腺的炎症怎么样也会对胰岛β细胞有所影响,这时的细胞分泌功能会受影响,所以胰岛素会有所减少,同时机体自我防御机制启动也会降低对于胰岛素的敏感性。
当胰腺炎痊愈后血糖一般都会恢复正常,这是因为生病时的胰岛β细胞只是受到影响而并没有被破坏,所以当炎症消退后它们可以恢复到正常水平。但如果是严重的急性胰腺炎比如重症胰腺炎,该病本身死亡率就比较高,严重的患者胰腺已经不是炎症这么简单,很可能已经发生了胰腺的自我消化,这时的胰岛β细胞也是难逃厄运的,所以这些患者恢复后多半都会继发糖尿病,这是没有办法的事。
还有一些朋友,不注意饮食习惯,反复发生胰腺炎,最后会转变为慢性胰腺炎。而慢性胰腺炎是胰腺的长期缓慢损害,胰岛β细胞会持续收到影响,时间久了就成了不可逆的损害,自然也就成了糖尿病。
所有胰腺炎不一定会发生糖尿病,但如果不加注意,那发病的几率只会高不会低。D医生建议各位朋友多多注意饮食,切勿暴饮暴食,更不要烂酒,这些都是诱发胰腺炎的主要原因;如果有胆结石的朋友更要注意,我国胰腺炎的首要病因就是胆结石,这是因为胆管和胰腺管是同一个开口,如果石头卡在了出口,胰液排不出去同样诱发胰腺炎。
以上是D医生的建议,不知道对各位是否有帮助。
胰腺炎会不会导致糖尿病?
胰腺的疾病与糖尿病有密切的关系。这是因为产生胰岛素的胰岛细胞— 我们称为 B
细胞, 就存在于胰腺内。 胰腺在人体腹腔深处, 胃的后面, 一般在触诊时摸不到。
胰腺是人体的重要器官, 它的功能有两个:外分泌功能和内分泌功能。
胰腺的内分泌功能是存在于胰腺内部的胰岛分泌胰岛素, 直接进入血液。
胰腺的炎症会殃及胰岛,造成胰岛B细胞的破坏和减少, 从而引起糖尿病的症状, 这叫做继发性糖尿病。许多急性期的胰腺炎患者都有血糖增高的经历, 胰腺炎症好转后, 血糖可下降到正常。但有许多患者反复发生胰腺炎, 终于将会使胰岛 B 细胞所剩无几, 造成糖尿病。
防治继发于胰腺炎的糖尿病,首先要防止急性胰腺炎的发生和再次发作。患者要严格控制饮食, 尤其是限制高脂肪、高蛋白饮食的摄入。戒酒, 也是十分关键的。
胰腺炎会不会导致糖尿病?
不少患者在得了胰腺炎之后就担心患上糖尿病,那么究竟胰腺炎和糖尿病哟没有关系呢?下面就来分析一下。
首先要弄清楚胰腺的功能,胰腺的主要功能是消化和分泌,在这里胰岛的细胞分泌胰高血糖素是特别重要的一个元素,具有促进肝糖原分解、升高血糖的作用。另外胰岛细胞分泌胰岛素也起着不可忽视的作用,能够调节体内糖代谢的,促进血糖转化为糖原降血糖。
从胰腺的功能就能看出胰腺预防糖尿病的作用,所以一旦得了胰腺炎的话,患糖尿病的风险也随着升高,所以胰腺炎患者要多加注意,做好糖尿病的预防工作。
那么胰腺炎患者要怎么预防糖尿病呢?
首先胰腺炎患者要积极配合治疗,尽快治疗好胰腺炎,恢复胰腺的正常功能,那么体内的糖分才能正常分解,才能避免体内糖分的堆积。
其实是控制糖分的摄入,糖分的摄入不仅仅是对于糖尿病患者的,正常人糖分的摄入也是有氧要求的,而且胰腺炎的患者分解糖分的功能比起常人来说稍差一点,很容易造成体内糖分的堆积,增加患糖尿病的风险,所以胰腺炎患者要严格控制糖分的摄入,最好选用无糖的食物。
胰腺炎的患者要多加了解糖尿病的症状,如果出现了类似糖尿病的症状要及时就医,不可拖延,在平时也要多加关注自身血糖的变化,不要患病了才后悔莫及。
指导专家:张英泽,副主任医师,保定市第一中医院内分泌科。擅长中西医结合治疗糖尿病及并发症、甲状腺疾病等内分泌代谢疾病,中医杂病。
觉得本文有用,欢迎点赞或推荐给朋友,并关注【医联媒体】。
胰腺炎会不会导致糖尿病?
有可能,但是可能性不大。
我们知道糖尿病是因为胰岛素分泌不足或者胰岛素抵抗导致的,胰岛素是人体内唯一能够降低血糖的激素,如果胰岛素缺乏或者胰岛素功能不良,那么血糖就会升高,就会发生糖尿病。
胰岛素是哪里来的?胰岛素就是胰腺里面的胰岛细胞分泌的。胰岛细胞就分布在胰腺里面。这就很容易理解了,如果胰腺炎损伤了胰岛细胞,那么就会影响胰岛素的分泌,自然会导致糖尿病。但是临床上观察很少胰腺炎病人发生糖尿病,主要是大多数急性胰腺炎都是可以恢复的,不至于导致胰岛细胞的全部破坏,所以糖尿病发生也就比较少。
但的确有少数重症胰腺炎患者,由于胰腺损伤严重,胰岛细胞损伤严重,最终导致不可逆的损害,导致胰岛素分泌减少,从而发生糖尿病。
而我们平时所知道的2型糖尿病,主要是胰岛素抵抗引起来的,当然也会有胰岛素分泌不足的原因,但胰岛素抵抗是最重要的。
所以,胰腺炎有可能导致糖尿病,但是可能性不是很高。
胰腺炎会不会导致糖尿病?
理论上完全不懂这个概念,只知道胰腺是出产或可以说分泌胰岛素的地方;直观地讲,如果胰腺这个机器有毛病了,或工作不正常了,胰岛素分泌就会减少了,这个后果一般人都懂的,胰岛素分泌减少是会直接导致糖尿病发生的;有什么理论依据?没有!这只是一个由于胰腺慢性疾病,导致糖尿病发生的一个家里人病情亲历的一个过程;如何看待胰腺炎症导致糖尿病发生这个问题?在这里一个非医务工作者班门弄斧,根据个人理解简单聊一聊关于胰腺炎症是否会导致糖尿病发生的这个问题;当一个人在日常生活中,把胰腺炎症,以为是胃炎或12指肠溃疡的时候,没有积极地做进一步的检查,或认为是个小毛病,不太理会,如果慢慢发展严重了,这时可能胆总管及胰腺管(暂且这么称呼,不知道对不对)通过的胰头部位,可能就要发生问题了,可能会发生胰头占位(或发生比较严重的后果:如胰头…),此时胰头部位汇集的管道,会堵成一塌糊涂,造成供应人体消化的胆汁、胰腺液,及用来输送胰岛素的管路不通,我们不说这时的人会发生什么其他毛病,但胰岛素管路出现问题,或者说胰岛素不能正常参与葡萄糖的分解,可想而知糖尿病就会上身了;因此说得了胰腺炎,特别是后期发展为比较严重的慢性的胰腺炎症,是可能会发生糖尿病上身这种现象的,即一个看似与糖尿病“风马牛不相及”的一种炎症,就和糖尿病扯上关系了;关于胰腺炎症会不会导致糖尿病发生?这个一定要做好早期预防,特别是对莫名其妙的腹部疼痛,或是一些个人或大夫认为仅仅只是胃疼的现象,要进一步进行相关的检查,特别是要进一步做好B超的检查(B超检查是一个非常重要的检查),就可能会避免胰腺炎症进一步向深度发展,比如出现黄疸症状,就比较严重了,或有可能出现糖尿病相应的症状了…上述内容只是一个非医务工作者一些信口开河的言论,是否有参考价值,只能是,说话听声,锣鼓听音了。仅供参考,谢谢邀请。
内容仅供参考,如果您需解决具体问题(尤其法律、医学等领域),建议您详细咨询相关领域专业人士。
版权声明:文章内容来源于网络,版权归原作者所有,如有侵权请与我们联系,我们将及时删除。